遂宁市中心医院儿童医学中心:“三大机制”重塑区域儿科医疗服务体系
8月1日,遂宁市中心医院河东院区儿科门诊正式开诊,这是该院儿科服务的又一便民举措。
遂宁市中心医院儿童医学中心以“儿科服务年”为契机,创新“三大机制”——多学科协作(MDT)攻坚疑难提速诊断治疗、全中心“一张床”优化资源提速入院周转、红黄绿急危重症分级响应跑赢救命时间,体系化构筑起守护儿童健康的“生命通道”。
多学科协作 团队聚力破解复杂疾病
针对复杂的儿童疾病,遂宁市中心医院儿童医学中心建立起常态化多学科协作(MDT)机制。小儿外科、儿内科、麻醉科、儿童重症监护室、耳鼻喉科、胸外科、感染科、超声科、放射影像科、中医科、心身医学科等多学科专家共同为疑难重症患儿制定最优方案,形成攻坚疑难危重病例的合力。
今年3月,8岁男孩小明因纵隔脓肿命悬一线。入院时他呼吸困难、全身紫绀,这种病死率超过30%的急症,每一秒都是生命倒计时。中心内部MDT团队第一时间启动响应,10余个学科骨干迅速集结会诊评估,快速拿出检查及治疗方案,检查过程中患者出现呼吸心跳停止,医务人员全力抢救创造检查及手术机会,这支随时待命的本院多学科团队无缝协作、精准施救,成功稳定了病情,并顺利完成了后续关键性脓肿引流手术。22天后,小明康复出院。
“儿童重症肺炎、脓毒症、复杂先心病等,常常需要多学科‘集团作战’。”儿童医学中心负责人杨平介绍,“我们中心建立的常态化MDT机制和流程,是快速诊断和成功救治这类复杂危重患儿的关键所在。”同时,儿童医学中心依托与四川大学华西医院小儿外科签专科联盟、与重庆医科大学附属儿童医院签紧密型医联体多学科学术主任合作协议,让中心MDT团队与川渝顶尖专家实时联动,进一步提升整体救治能力。
全中心一张床 弹性调配破解住院难题
“以前孩子住院最怕的就是等床位,现在从急诊看完,当天就能根具患者病情轻重有序分层安排到各自板块救治及入院,太方便了!”曾带着肺炎患儿就诊的李先生,办理入院后赞不绝口。他孩子从急诊确诊到顺利入住普通儿科病房仅用了两小时。这份效率源于儿童医学中心2025年1月开始全面推行的“全中心一张床”管理模式。
该模式彻底打破了传统学科间的床位壁垒,将涵盖急症输液区及急症留观床位、NICU、PICU、早产儿病房、普通儿科病房、小儿外科病房单元的总计179张编制床位纳入中心统一调配和管理。通过智能化管理系统,中心可以随时监控各病区床位使用情况和患儿流量。当急诊高峰期或某一专科患儿骤增时,系统自动预警并触发弹性排班机制:迅速增开诊断室、协调启用留观区床位、按分级诊疗和患儿病情启动跨病区预约住院通道。
由中心统一协调的床位预约制度,让医师能直接对接空床资源,省去了患儿家属四处奔走询问的环节。加之医院启动的住院部病房床位改造“四改三、三改二及单人间”环境升级,今年就诊高峰期的承载能力和患者舒适度都显著提升。
红黄绿通道 分级响应跑赢救命时间
2024年11月,遂宁市中心医院儿童医学中心接到大英县一例窒息新生儿的紧急转运请求。中心立即启动最高级别的“红色”响应机制。一支由本院新生儿重症专科医护组成的转运团队,携带转运温箱、呼吸机等生命支持设备疾驰现场,将患儿转回。在PICU,中心团队早已严阵以待,快速评估后,在入院后黄金6小时内精准实施了亚低温脑保护等综合治疗,成功逆转了危局。
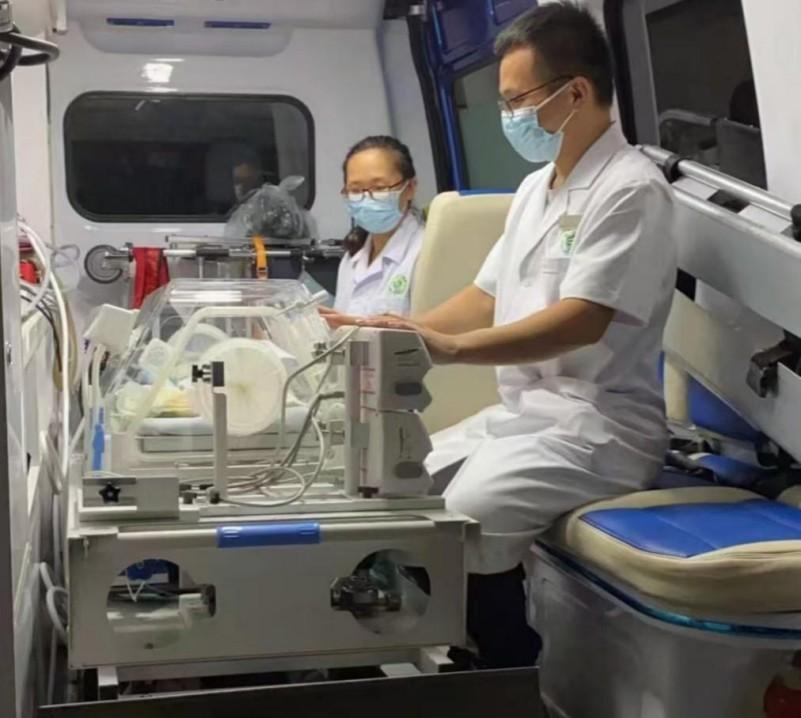
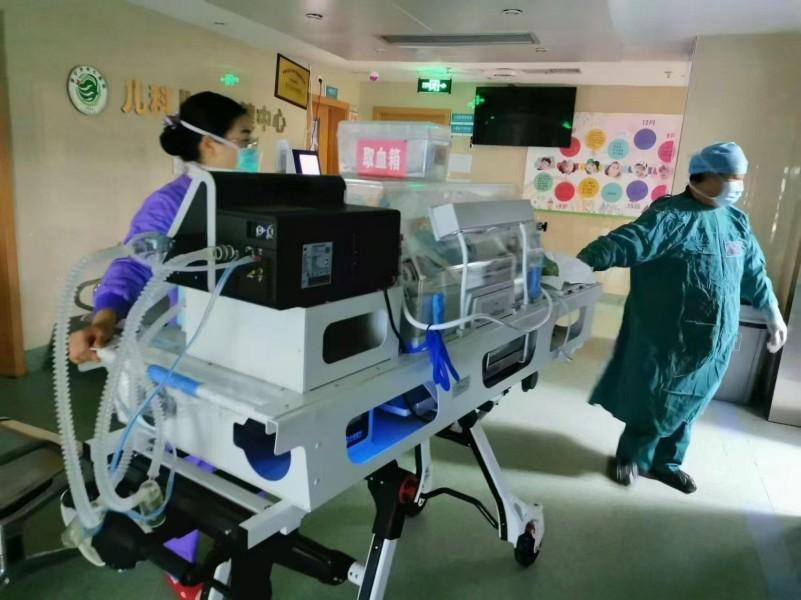
危重症绿色转诊。
这样与死神赛跑的“生死速递”,在中心一年要上演近百次。“我们建立了红(极危重)、黄(危重)、绿(较重但有恶化风险)三级管理机制,”杨平介绍,“通过标准化的分级识别流程,危重症患儿一抵达,无论是河东新门诊还是老院区,都能通过对应级别的绿色通道确保优先救治。”为确保通道畅通高效,中心设立二级质量与安全管理小组,每月开展运行病历检查和医疗安全隐患排查,急诊区配置了末梢血流感快筛仪、肺功能仪等快速诊断设备。随着河东院区新增诊室投用,依托智能分诊系统,两个院区已形成覆盖遂宁全域的急危重症儿科响应网络。
从家门口的专业门诊,到多学科团队聚力破题,从一张床弹性周转资源,到三级响应为生命提速,遂宁市中心医院儿童医学中心正体系化的重塑区域儿科医疗服务格局。

























